睡眠時無呼吸症候群(SAS)がもっとよくわかる話


日本人の睡眠不足問題の話
目次
日本人は睡眠不足?!日本と諸外国の平均睡眠時間はどれぐらい?
わが国では性別年代にかかわらず、睡眠不足や日中の眠気などが大きな問題として注目されています。日本人の睡眠時間は世界各国と比較して短く、経済協力開発機構(OECD)の調査によると、日本人の平均睡眠時間は7時間42分と、33ヵ国の中でワースト1位でした1)。また、厚生労働省の調査結果では、1日の平均睡眠時間が6時間未満と回答した方の割合は約4割(男性37.5%、女性40.6%)で(図1)、睡眠時間を確保できない主な理由は、20代では男女ともに「就寝前に携帯電話、メール、ゲームなどに熱中すること(男性:43.2%、女性:42.7%)」、30~40代男性では「仕事(30代:42.1%、40代:38.8%)」、30代女性では「育児(30.9%)」、40代女性では「家事(28.8%)」でした2)。睡眠の質については、男女ともに20~50代の約4割前後の方が「日中、眠気を感じた(31.2~46.7%)」と回答しており2)、睡眠不足による日中の眠気が日常生活、活動へ悪影響を及ぼすことが懸念されました。
図1 日本人の平均睡眠時間の分布(令和元年国民健康・栄養調査報告)2)
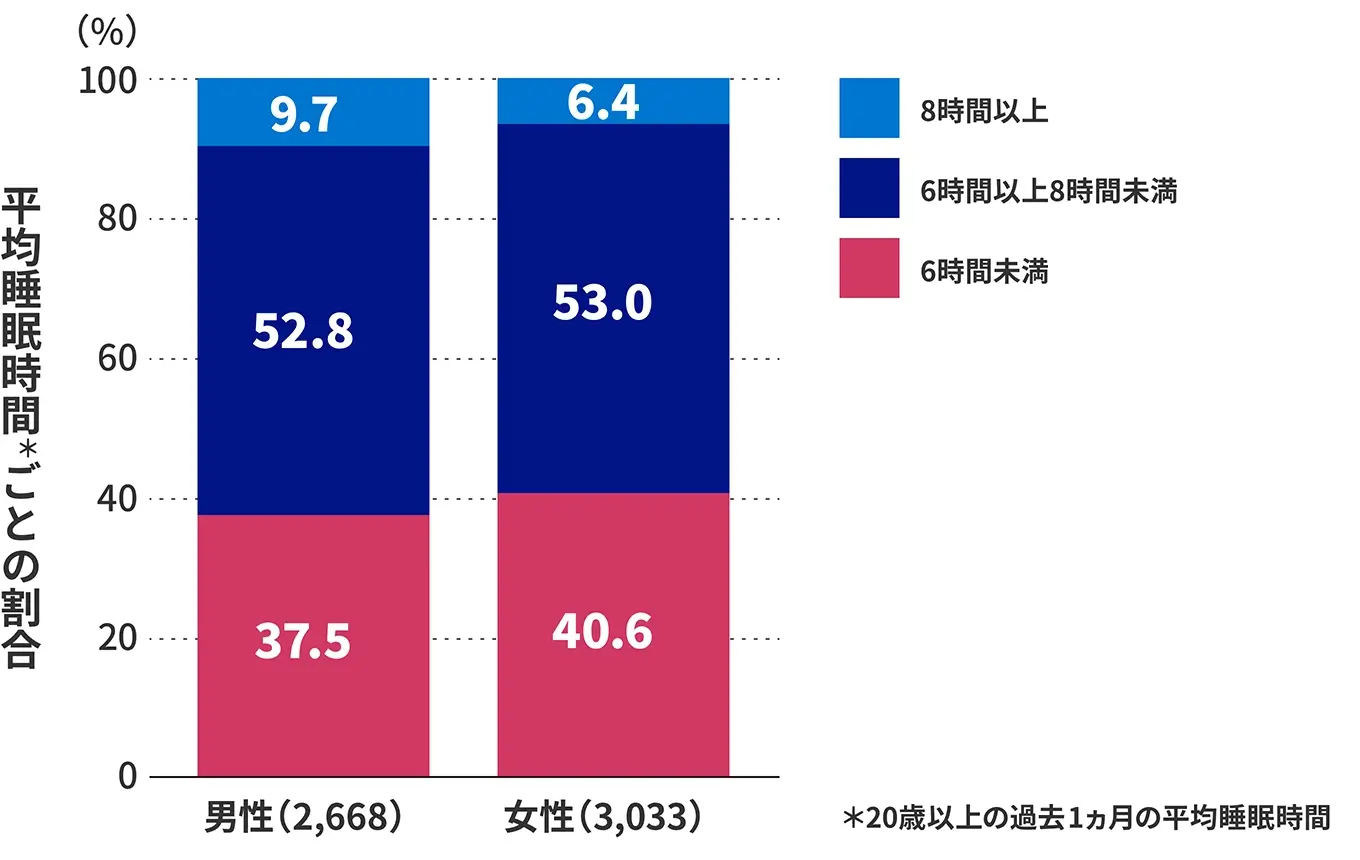
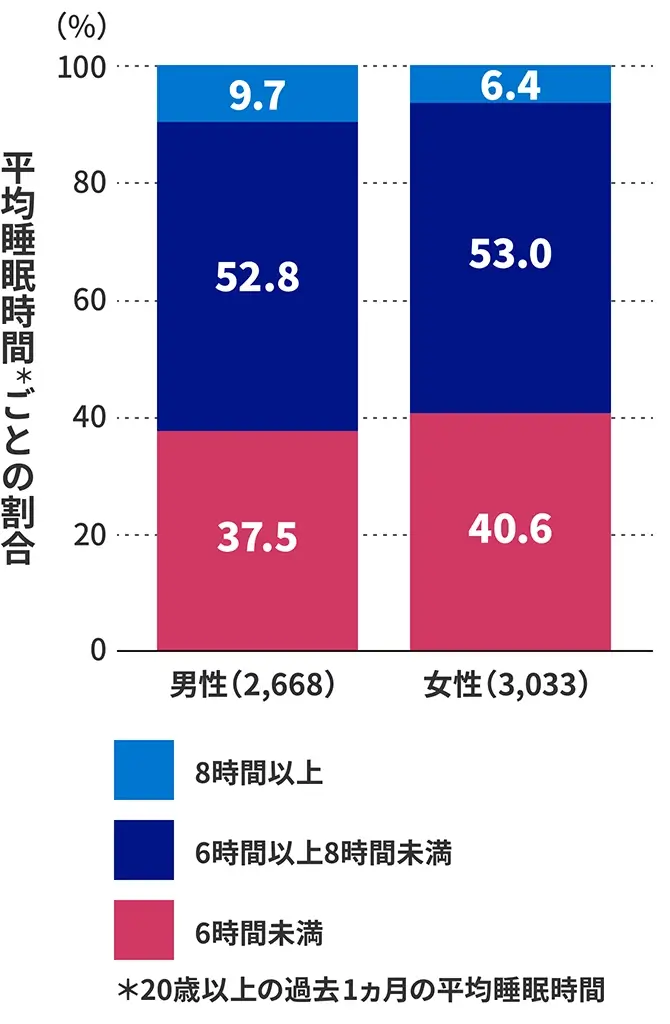
厚生労働省: 令和元年国民健康・栄養調査報告. https://www.mhlw.go.jp/content/000711005.pdfより作成
睡眠不足が心身の健康に及ぼす影響
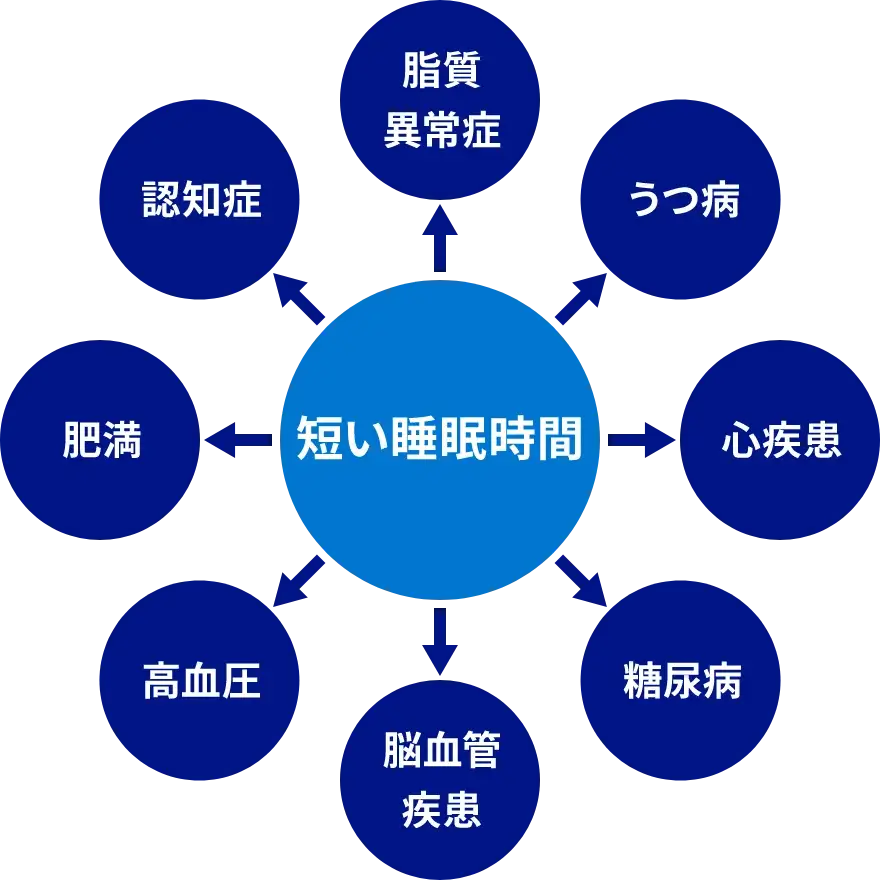
これまでの研究により、睡眠時間が短いことがさまざまな健康上のリスクにつながることが報告されています。1日6時間未満の短い睡眠時間は、肥満3,4)、高血圧3,4)、脂質異常症3)、糖尿病3)、心疾患4)、脳血管疾患4)、認知症5)、うつ病4)などの発症リスクを高める可能性があるといわれています。さらに、睡眠時間が6時間未満になると、死亡リスクが有意に上昇するとの報告6)もあります。このように、慢性的に睡眠不足が続くと、睡眠負債※がたまり、健康リスクを高めることが明らかにされています。
このような背景から、世界各国と比べて睡眠時間が短い日本では、国民の健康維持・改善のために、睡眠時間の確保が重要な課題とされています。
※日々のわずかな睡眠不足が蓄積されていく状態
睡眠不足はさまざまな病気と関連する3-5)
適正な睡眠時間の目安は?
適正な睡眠時間を確保するためには、何時間寝ればよいのでしょうか。
適正な睡眠時間は、年齢によって異なります。成人では6~8時間が適正だと考えられており、1日少なくとも6時間以上の睡眠時間を確保することが推奨されています7)。ただし、必要な睡眠時間には個人差が大きいと言われています。例えば、6時間未満の睡眠で十分な方もいれば、8時間以上の睡眠が必要な方もいらっしゃいます8)。日中の眠気で困っていないか、起きたときに休養がとれている感覚(睡眠休養感)を得られているかどうかを確認しながら、ご自身にあった睡眠時間を探してみることが大切です。
また、平日の睡眠不足(睡眠負債)を補おうと、休日に「寝だめ」をする方が少なくありませんが、睡眠をためることはできません。休日に長時間寝ようとして、平日と休日で起床時刻が大きくずれると、体内時計が乱れ、時差ボケのような状態となり、健康へ悪影響を及ぼすリスクがあることがわかっています9)。休日に長く寝てしまうのは普段の睡眠が足りていないことのあらわれです。日頃から十分な睡眠時間を確保するよう生活習慣を見直しましょう。
一方、高齢世代では、睡眠時間そのものではなく、ベッドや布団の上で過ごす時間が約8時間以上の場合に総死亡率が増加するという報告10)があります。睡眠時間を確保するためにベッドや布団の上で長く過ごすのではなく、日中の活動時間を増やし、睡眠休養感を高めるよう努めることが重要です。
日中の眠気は、睡眠時間が足りないせい?病気が潜んでいる可能性にも注意
睡眠休養感を得るためには睡眠の量(時間)を確保するだけでなく、睡眠の質を高める必要があり、睡眠を妨げる要因を解消することが大切です。例えば、夕方以降の過度のカフェイン摂取、寝る直前のスマートフォン(スマホ)での動画やSNSの閲覧など、良い睡眠の妨げとなる行動が習慣となっていないでしょうか。寝室は、快適な温度や明るさに設定され、静かな環境でしょうか。まずは、睡眠にかかわる習慣的な行動や睡眠環境を見直してみましょう。
そのほか、特に高齢者では夜中に目が覚めてしまう夜間覚醒や尿意を感じて何度も目を覚ます夜間頻尿、女性では月経に関連したホルモンの変動などが睡眠の質の低下に影響することがあります11)。
また、生活習慣や睡眠環境の改善に取り組んでも日中の強い眠気が解消されないときには、睡眠の質を悪化させる病気が潜んでいる可能性があります。その一つに睡眠時無呼吸症候群(SAS) ※があります7)。睡眠時無呼吸症候群(SAS)は肥満など何らかの原因で気道が狭くなり、睡眠中に無呼吸状態を繰り返す病気で、一時的に呼吸が止まり、その後大きないびきやあえぐような息で、呼吸が再開するのが特徴です12)。睡眠時無呼吸症候群(SAS)は適切な治療を行うことで症状を改善できますから12)、早期に診断、治療を行うことが大切です。
睡眠中の症状による日常生活への影響
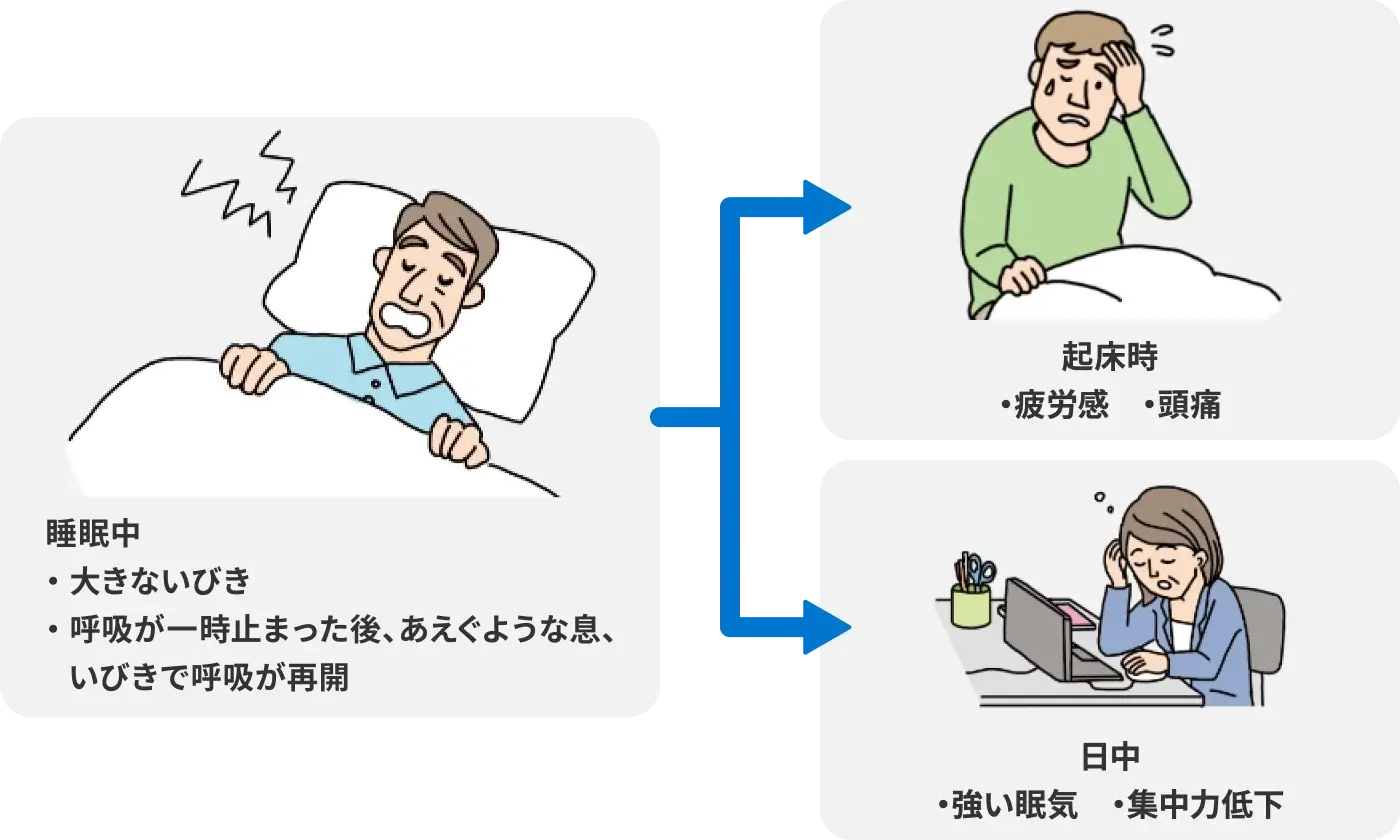
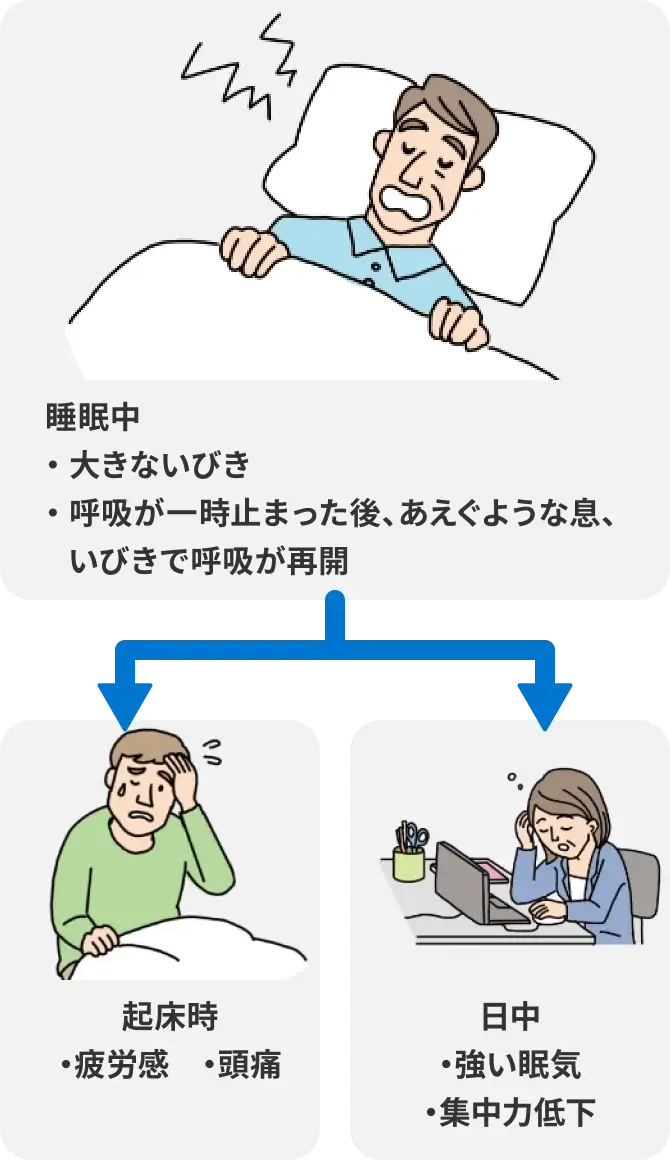
生活習慣や睡眠環境を見直しても症状が治まらず、日中の強い眠気や疲労感などで日常生活に支障をきたす場合には、早めに医療機関に相談しましょう。
本サイトでは、睡眠時無呼吸症候群(SAS)の検査と治療ができる全国の病院・クリニックをご案内しています。
※ 睡眠中に無呼吸状態が繰り返される病気。「10秒以上の気流停止(気道の空気の流れが止まった状態)を無呼吸とし、無呼吸が一晩(7時間の睡眠中)に30回以上、もしくは1時間あたり5回以上ある状態」と定義されています12,13)。
引用文献
1) OECD: Gender data portal 2021:
https://www.oecd.org/en/data/datasets/time-use-database.html(2024/12/20閲覧)
2)厚生労働省: 令和元年国民健康・栄養調査報告.
https://www.mhlw.go.jp/content/000711005.pdf(2024/12/20閲覧)
3) Itani O, et al. Sleep Med. 2017; 39: 87-94.
4) Li J, et al. Sleep Breath. 2022; 26: 1479-1501.
5) Sabia S, et al. Nat Commun. 2021; 12: 2289.
6) Itani O, et al. Sleep Med. 2017; 32: 246-256.
7) 健康づくりのための睡眠指針の改訂に関する検討会: 健康づくりのための睡眠ガイド2023.
令和6年2月. https://www.dietitian.or.jp/trends/upload/data/342_Guide.pdf(2024/12/20閲覧)
8) Hirshkowitz M, et al. Sleep Health. 2015; 1: 233-243.
9) Caliandro R, et al. Nutrients. 2021; 13: 4543.
10) Yoshiike T, et al. Sci Rep. 2022; 12: 189.
11) 厚生労働省: 知っているようで知らない睡眠のこと, 2024, 8. https://e-kennet.mhlw.go.jp/wp/wp-content/themes/targis_mhlw/pdf/leaf-sleep.pdf(2024/12/20閲覧)
12) 睡眠時無呼吸症候群(SAS)の診療ガイドライン作成委員会 編: 睡眠時無呼吸症候群(SAS)の診療ガイドライン2020, 南江堂, 2020; 2-3.
13) Guilleminault C, et al. Annu Rev Med. 1976; 27: 465-484.

