睡眠時無呼吸症候群(SAS)がもっとよくわかる話


睡眠不足にならないために生活で気をつけたいことの話
目次
睡眠時間だけではなく、睡眠休養感も重要
健康を維持するためのよい睡眠では、睡眠時間を確保することはもちろん、睡眠休養感を得られることがとても重要です。睡眠休養感とは、朝起きたときに睡眠により休養がしっかりとれたという感覚で、健康と密接に関わっています。睡眠休養感の低下は、肥満1,2)、高血圧1,2)、糖尿病1)などの生活習慣病、脳卒中2)、うつ病3)の発症リスク、さらには死亡4)リスクとも関連することが報告されています。なお、睡眠休養感の低下がある場合では、入眠障害(寝つきが悪い)、中途覚醒(夜中に何度も目が覚める)、早朝覚醒(早く起きて眠れなくなる)がある場合、つまり睡眠時間が減少している状態と比べて、日中の疲労感や眠気、記憶力の低下、不安、イライラなどが生じやすく、生活の質を悪化させることも指摘されています5)。
では、実際に、睡眠によって休養がしっかりとれていると感じている方はどれぐらいいらっしゃるのでしょうか。厚生労働省の令和元年国民健康・栄養調査では、20歳以上の成人で、「日中の眠気を感じた」と回答した方の割合は30%を超えると報告されています6)。このように、現代社会では、寝不足の方や、寝ても十分に回復できていないと感じている方が多く、心身の健康のためにも、睡眠休養感を得るための睡眠対策をとることが大切です。
睡眠不足改善!「よく寝た!」を実現するための対策ポイント
睡眠休養感を高めるための生活のポイント(対策)を、睡眠しやすい環境づくり、睡眠の質を向上させる生活習慣、嗜好品に関する注意事項の3つに分けて、ご紹介します。
寝なければいけないと思うと、逆にプレッシャーとなり、寝つけなかったり、ストレスとなったりすることもあります。すべての対策を完璧にこなすのは難しいため、無理なく続けられることを見つけ、できることから生活に取り入れてみましょう。
環境づくりのポイント7)
光:起きたらカーテンを開け、日中はできるだけ日光を浴びましょう
起床時に、朝日を浴びることで、体内時計がリセットされ、睡眠と覚醒のリズムを整えることができるといわれています8)。また、太陽の光をたくさん浴びることで、就寝時に入眠に関わるホルモンであるメラトニンの分泌量が増加し、寝つきがよくなるといわれています9)。

照明:夜は照明を暗く、スマートフォン(スマホ)・タブレットは寝室に持ち込まず、ブルーライトを避けましょう
夜間に照明の強い光を浴びると、メラトニンの分泌が抑制され、入眠が妨げられることが報告されています10) 。特にスマホやタブレット、パソコンのブルーライトは、睡眠・覚醒リズムを乱す影響が大きいといわれています11)。
温度:寝室の温度を調節し、リラックスできる衣服と寝具を使いましょう
寝室が暑すぎたり、寒すぎたりすると、快適な睡眠の妨げとなりますので、エアコンなどを適切に使い、快適な室温に調節しましょう。また、就寝1~2時間前に入浴し、体を温めてから寝床に入ると、寝つきがよくなります12)。衣服や寝具は、寝心地がよく、季節に適したもの、締め付けのないもの、快適な睡眠姿勢をとれるものを選択しましょう。
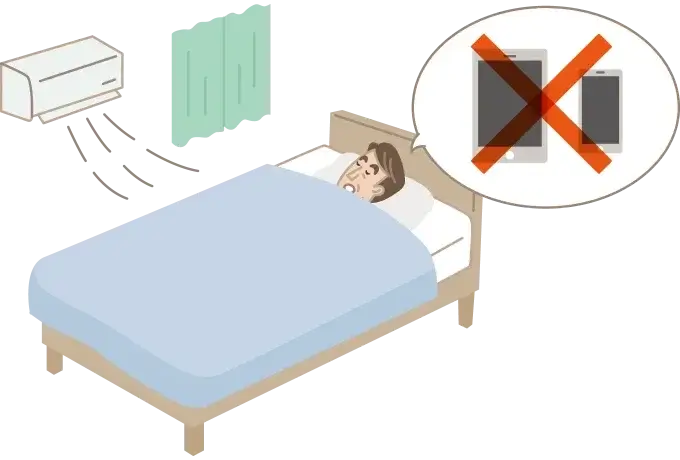
音:静かな環境を確保しましょう
騒音は寝つきを悪くさせたり、深い睡眠を妨げたりしますから13) 、できるだけ静かな環境で眠ることが大切です。屋外の騒音が気になる場合には、防音機能のあるカーテンをかける、また防音機能のある窓を設置したり、壁や窓から離れた位置に布団やベッドを移動したりするのもよいでしょう。
生活習慣のポイント7)
日中に適度な運動をしましょう
日中に体をしっかり動かすことは、寝つきをよくし、睡眠の質の向上につながります14)。習慣的に運動するようにしましょう。成人では、ウォーキングやジョギングなどの有酸素運動、筋力トレーニングがお勧めです。
毎日、朝食をとり、夜食は控えましょう
朝食を食べることは体内時計の調整に関わっており、朝食を抜くと体内時計を遅らせ15) 、睡眠休養感の低下に影響することが報告されています16)。また、就寝前の夜食も、翌日の睡眠休養感、睡眠の質を低下させることが報告されています17)。
就寝前はリラックスし、眠気が訪れてから布団(ベッド)に入りましょう
寝る前には脳の興奮を静めることが大切です18)。ヨガやストレッチ、アロマなど、自分に最適なリラックス法を探してみましょう。また、寝つけないときには、無理に眠ろうとせず、一旦布団を出て、眠気が訪れてから布団に戻りましょう。
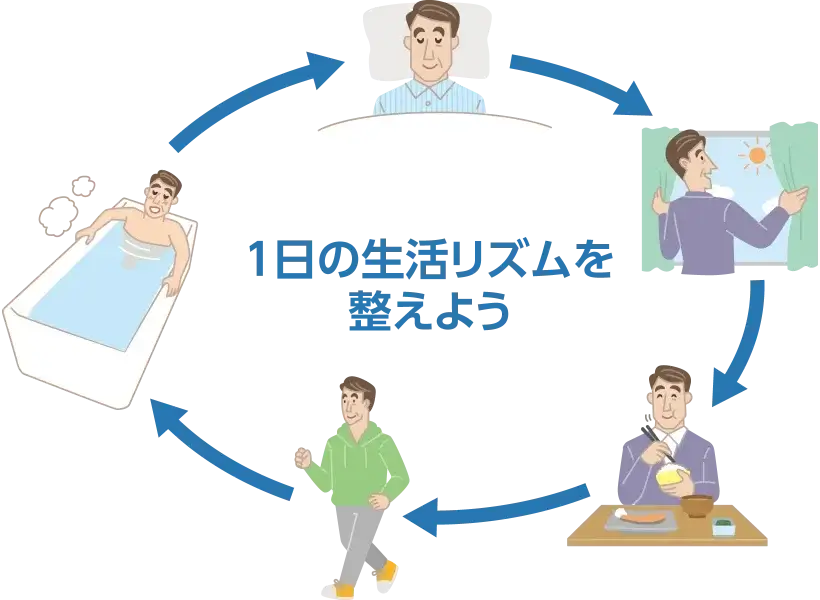
規則正しい生活リズムを心がけましょう
毎日、規則正しく起床・就寝し、日中は明るい環境で活動的に過ごし、夜は照明を落として、リラックスして過ごすことで、1日の睡眠と覚醒のリズムにメリハリをつけましょう。
嗜好品のポイント7)
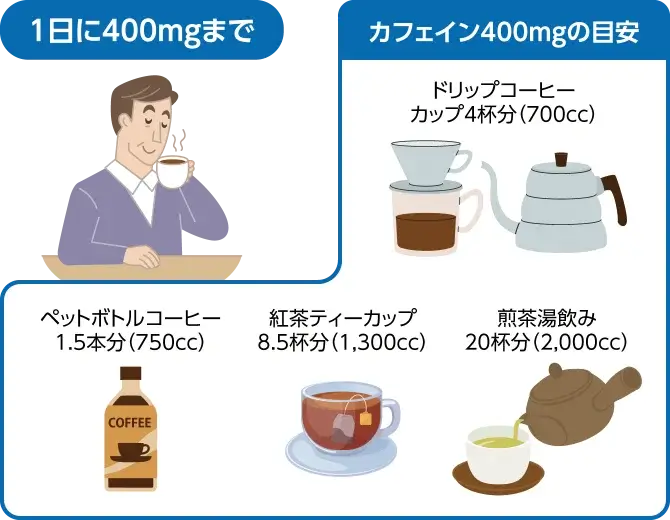
過度のカフェイン摂取を控えましょう
コーヒー、緑茶、紅茶、ココアなどに含まれるカフェインには覚醒作用や利尿作用があるため、摂取する量やタイミングによっては寝つきや睡眠の質を悪化させる可能性があります。特に夕方以降のカフェインの摂取は控えましょう。

深酒や寝酒(寝るためにお酒を飲むこと)は控えましょう
アルコールは、一時的に寝つきをよくしますが、眠りが浅くなること、多量に飲むと夜中に起きる回数が増えることが報告されています19) 。なお、アルコールの代謝能力には個人差があり、少量の飲酒であっても影響を受ける方もいらっしゃいますので、飲酒量には注意しましょう。
喫煙習慣のある方は、禁煙しましょう
タバコに含まれるニコチンには覚醒作用があります。喫煙習慣のある人は、喫煙していない人と比べて、寝つきが悪く、夜中に起き、深い睡眠が減少すること、さらに日中の眠気も強いことが報告されています20)。また、受動喫煙も睡眠に影響を及ぼすことがわかっています21)。ご自身はもとより、ご家族の健康、よい睡眠を守るためにも禁煙が推奨されます。

ご自身の睡眠環境や生活習慣を見直し、ここで紹介した対策を実施しても、日中の強い眠気や疲労感などで日常生活に支障をきたす場合には、睡眠時無呼吸症候群(SAS) ※など睡眠の質を低下させる病気が潜んでいる可能性があります。いびきや睡眠不足に悩み、日中につらい症状がある方は、早めに医療機関に相談しましょう7)。
本サイトでは、睡眠時無呼吸症候群(SAS)の検査と治療ができる全国の病院・クリニックをご案内しています。
※ 睡眠中に無呼吸状態が繰り返される病気。「10秒以上の気流停止(気道の空気の流れが止まった状態)を無呼吸とし、無呼吸が一晩(7時間の睡眠中)に30回以上、もしくは1時間あたり5回以上ある状態」と定義されています22,23)。
引用文献
1) Otsuka Y, et al. Diabetol Metab Syndr. 2023; 15: 26
2) Kaneko H, et al. Sci Rep. 2020; 10: 19674.
3) Matsumoto T, et al. PLoS One. 2017; 12: e0171849.
4) 吉池卓也, 他. 令和3年度厚生労働科学研究費補助金(循環器疾患・糖尿病等生活習慣病対策総合研究事業)
適切な睡眠・休養促進に寄与する「新・健康づくりのための睡眠指針」と連動した行動・習慣改善ツ
ール開発及び環境整備(21FA1002)研究分担報告書
5) Ohayon. Arch Intern Med. 2005; 165: 35-41.
6) 厚生労働省:
令和元年国民健康・栄養調査報告. https://www.mhlw.go.jp/bunya/kenkou/kenkou_eiyou_chousa.html(2024/12/20閲覧)
7) 健康づくりのための睡眠指針の改訂に関する検討会: 健康づくりのための睡眠ガイド2023.
令和6年2月. https://www.dietitian.or.jp/trends/upload/data/342_Guide.pdf(2024/12/20閲覧)
8) Czeisler CA, et al.
Cold SpriHarb Symp Quant Biol. 2007; 72: 579-597.
9) Obayashi K, et al. J Clin Endocrinol Metab. 2012; 97: 4166-4173.
10) Obayashi K, et al. Chronobiol Int. 2014; 31: 461-467.
11) Cajochen C, et al. J Clin Endocrinol Metab. 2005; 90: 1311-1316.
12) Haghayegh S, et al. Sleep Med Rev. 2019; 46: 124-135.
13) Yamagami Y, et al. Sleep. 2023; 46: zsac197.
14) Matsumoto T, et al. PLoS One. 2017; 12: e0171849.
15) Ogata H, et al. Nutrients. 2020; 12: 2797.
16) Otsuka Y, et al. Sleep Med. 2023; 101: 99-105.
17) Shimura A, et al. Sleep Health. 2020; 6: 288-298.
18) Van Someren EJW. Physiol Rev. 2021; 101: 995-1046.
19) Ebrahim IO, et al. Alcohol Clin Exp Res. 2013; 37: 539-549.
20) da Silva E Silva WC, et al. Sleep Epidemiol. 2022, 100028.
21) Safa F, et al. Sleep Health. 2020; 6: 702-714.
22) 睡眠時無呼吸症候群(SAS)の診療ガイドライン作成委員会 編: 睡眠時無呼吸症候群(SAS)の診療ガイドライン2020, 南江堂, 2020; 2-3.
23) Guilleminault C, et al. Annu Rev Med. 1976; 27: 465-484.

